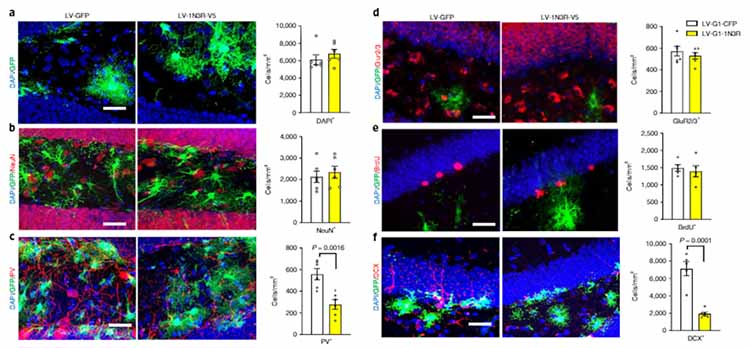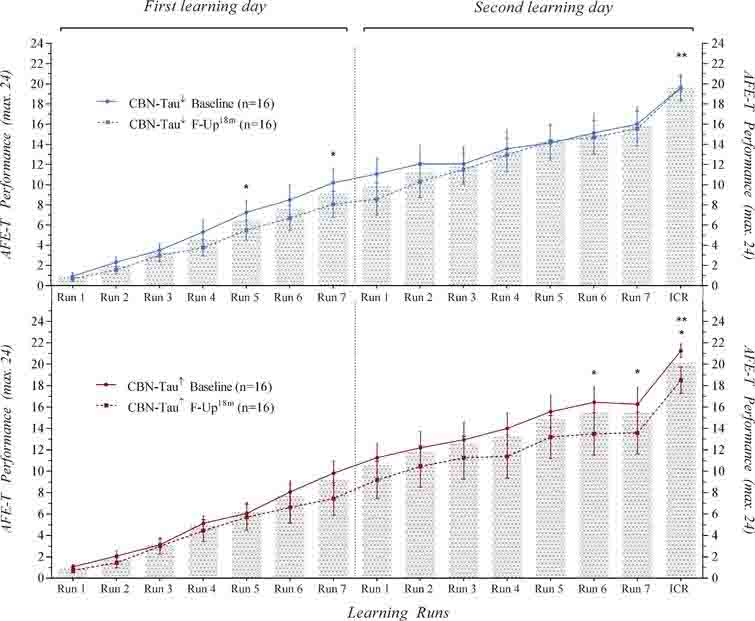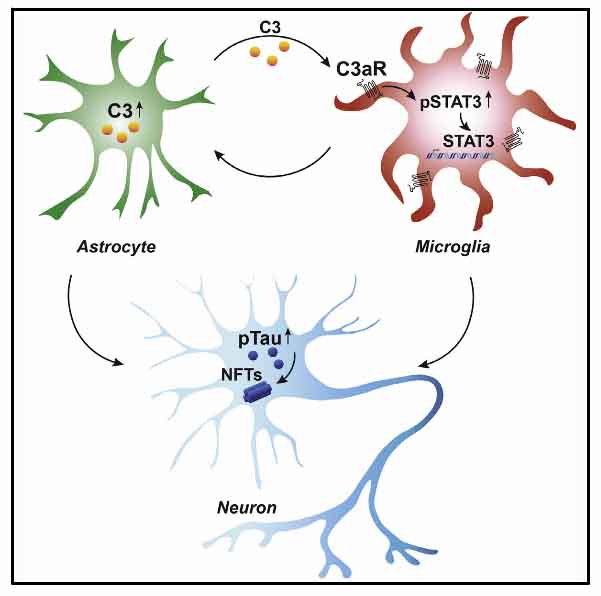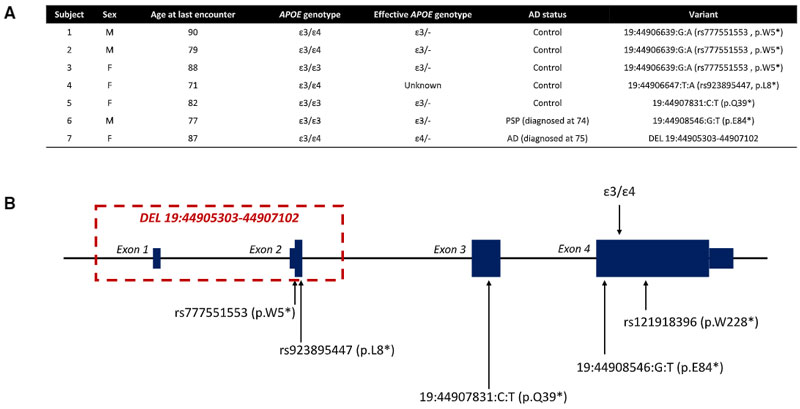
世の中には、高度な検査を行っても診断のつかない患者が多く存在する。
The Undiagnosed Disease Network (UDN) は、そんな診断のつかない患者に、さまざまな検査法で病名を特定する取り組みを行っている機関である。
UDNはアメリカのNational Institutes of Health(NIH)から資金提供を受け、7つの臨床施設、2つのシークエンス拠点、コーディネートセンターのネットワーク機関として2014年に発足した。後に、生体試料保管センター、メタボローム解析拠点、疾患モデル生物スクリーニングセンターが加わった。
診断がつかなかった患者さんに診断をつける取り組み
患者背景と診断方法
UDNでは、20ヶ月間の間に、1519例の患者(女性59%)が紹介され、そのうち601例(40%)が検査に同意した。
検査に同意した患者のうち、192例(32%)が紹介前にエクソーム解析を受けていた。40%の患者が神経疾患の患者で、続いて10%が筋骨格系疾患、免疫疾患7%、消化管系疾患が7%、リウマチ関係6%であった。
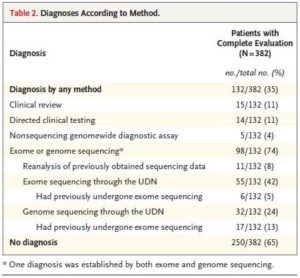
診断
382人がすべての評価項目を受け、132例(35%)に診断がついた。15例(11%)は臨床所見のみで診断がついた。98例(74%)はエクソーム解析もしくはゲノムシークエンスにより診断がついた。
診断の効果とメディカルケア
28例(21%)の患者は治療を提示でき、49例(37%)治療ではなくケアへ変更となり、48例(36%)は遺伝子カウンセリングを受けた。
治療が提示できた患者のうち、既存の薬を治療法として提示でき症例は22例(79%)、ビタミン剤が7例(25%)、コエンザイムが2例(7%)、移植が1例(40%)だった。8例の患者で治療効果を得た。6例は治療効果なしか副作用を伴った。4例は実際に治療をうけず、10例はアウトカム不明である。
モデル生物によるスクリーニング
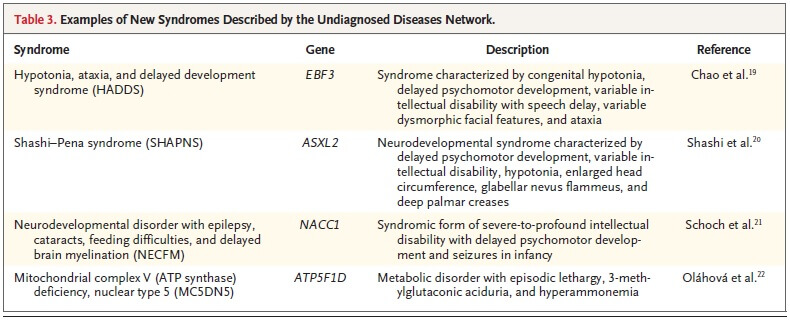
8例の患者に対して、モデル生物によるスクリーニングを行った。神経発達障害の原因としてEBF3の遺伝子変異、早期発達遅滞の関連でCACNA1A遺伝子の幅広い機能分布などを同定した。
ある症例では、性染色体上にあるNR5A1の新規変異を発見した。ショウジョウバエを用いた実験では、NR5A1のR92W変異で新たな症状が明らかとなった。
メタボローム解析
メタボローム解析拠点では、ATP5F1Dのホモ接合体変異で血漿中のTCA回路の中間産物レベルの変化を同定し、NADK2の変異で2,4-dienoyl coenzyme A reductase欠損が起こっている患者では、血漿中および尿中のリジンのレベルが上昇していることを同定した。
様々な症状を呈していた患者では、尿中の有機酸が上昇しており、3-hydroxy-3-methylglutaryl coenzyme A lyase (NMGLにコードされている)欠損が、それら様々な症状に関与していた可能性が考えられた。この患者でエクソーム解析をしなおした結果、HMGLのエクソン1の欠損が同定された。RNAシークエンスではNMGLの発現量が50%減少していた。
費用
ほとんどの患者の詳細な費用の情報は得られなかったが、支払い請求可能な14症例の患者のデータを解析した。
これらの患者にかかった費用は、UDN前は平均約200,000ドル、UDN検査は平均15,000ドル(全コストの7%)だった。
診断がついた患者の平均費用は約305,000ドル、UDN検査は約19,000ドル(全コストの6%)だった。
UDNアプローチにより、患者がいくつもの病院を転々として診察費用がかさむのを防ぎ、全体的な医療費の削減に貢献できたと試算できる。
Original Article from The New England Journal of Medicine — Effect of Genetic Diagnosis on Patients with Previously Undiagnosed Disease
My View
この論文を読んで、以前担当した患者さんの事を思い出しました。
まだ修練医に成り立ての頃、小脳失調を主訴にした患者さんが入院してきました。
その人はお兄さんも同様の症状だったので、「遺伝子変異があると思う、調べてほしい」と、患者さんの方から申し出がありました。
当時の病院では検査ができなかったので、専門にしている大学病院へ検体を送り、遺伝子検査をしてもらいました。けれどもその大学で行われていた検査は、網羅的な解析ではなく、特定の遺伝子変異のみ調べるという方法で、結局変異は同定されませんでした。
いつものように、臨床および検査所見から診断をつけ、その診断に準じた説明をオーベンと行いました。その当時、その疾患に保険適用されている薬は1種類の点滴と1種類の飲み薬だけで、それも明らかな効果が感じられない患者さんがほとんどでした。
「絶対遺伝子異常があると思うんだけどなあ、、、これ以上は調べられないんですか?」
と患者さんから言われて、返答に困ったことを覚えています。
あの患者さんは、もっと徹底的に解析していたら、原因遺伝子の変異が特定できたかもしれません。当時は私の知識不足・力不足で、それ以上調べられませんでした。
ただ、やはり徹底的に調べようとすると多くの費用がかかってくるので、UDNのように、どこからから資金提供をうけた機関でないと難しい取り組みだと思います。医療費の圧迫している今の日本には難しそうです。
また、診断がついても、根本的な治療法(Disease modifying therapy)が開発されていなければ、治療には結びつかず、「治療を受けるために診断してほしい」という患者さんであれば、希望に沿う事が難しくなります。
脳神経内科の疾患は稀な病気が多く、診療をしていると、謎の脳炎や謎の変性疾患の患者さんに遭遇することがよくありました。
どんなに検査をしても原因がわからず、家族には「世の中にはまだわかっていない病気がたくさんある。」と説明して、たいていはその時点で考えられる対策を講じるにとどまります。
感染症、高血圧、糖尿病などの合併症は、多くの治療の選択肢があり、アルゴリズムを立てて診療していきますが、肝心の神経筋疾患に関しては、診断がつかず、治療法も定まらず、無力感を感じていました。
けれども、研究が進み、今までは全く原因がわかっていなかった疾患のメカニズムが、ここ数十年で少しずつ解明されるようになってきました。
これまでは「治らない病気」といわれていた疾患の中にも、治療に結びついたものがあります。
UDNのような機関は、診断がつかず行き場をなくした患者さん達に診断をつけ、方向性を提示してあげられる、重要な機関だと思いました。