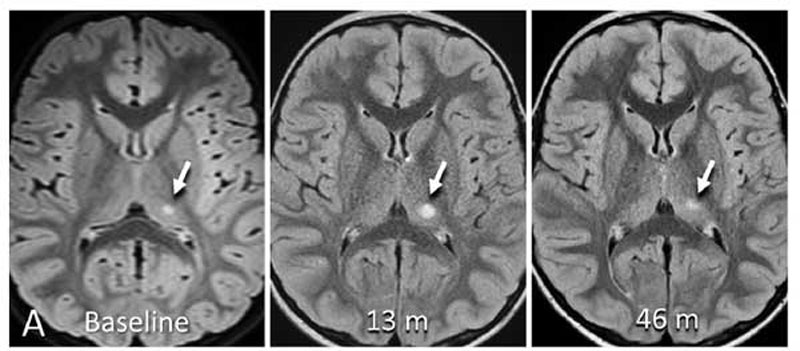
先日、頭部MRIで偶発的に見つかった片側視床の腫瘤性病変。
それが何なのか現時点でははっきりとはわかりませんが、脳外科の主治医によると、このような子どもの症例は、時々見かけるそうです。
そのまま大きくならずに経過している症例も多いそうですが、数年後に急に大きくなって有症候性となり、治療的介入を要する症例もある……ということで、息子の所見も、これから定期的に画像フォローしていくこととなりました。
現時点で自分にできることは何もありませんが、今後どういうことが起こり得るのかは把握しておきたいところです。
文献的には、子どもが何等かの理由で脳MRIを撮影した場合、10-25%で何等かの病変が写ることがある様子 [1, 2, 3]。確かにそんなに珍しくはなさそうです。
このような病変は、偶発的「incidental」に見つかった腫瘍「-oma」ということで、「incidentaloma」という名前がついています。
この incidentaloma のうち、後に悪性腫瘍と判明したケースは0.2%程度とのこと[2, 3]。
この数字、以前なら「少ない」と捉えていたでしょうが……主観が入るとそうとも言ってられないのが、人間の性というものかもしれません。
とりあえず、視床のincidentaloma症例をretrospectiveに解析した文献を、2報程まとめておきます。
文献1:Pessimisticな展開
OBJECTIVE Widespread use of modern neuroimaging has led to a surge in diagnosing pediatric brain incidentalomas. Thalamic lesions have unique characteristics such as deep location, surgical complexity, and proximity to eloquent neuronal structures. Currently, the natural course of incidental thalamic lesions is unknown. Therefore, the authors present their experience in treating such lesions. METHODS A retrospective, international multicenter study was carried out in 8 tertiary pediatric centers from 5 countries. Patients were included if they had an incidental thalamic lesion suspected of being a tumor and were diagnosed before the age of 20 years. Treatment strategy, imaging characteristics, pathology, and the outcome of operated and unoperated cases were analyzed. RESULTS Overall, 58 children (23 females and 35 males) with a mean age of 10.8 ± 4.0 years were included. The two most common indications for imaging were nonspecific reasons (n = 19; e.g., research and developmental delay) and headache unrelated to small thalamic lesions (n = 14). Eleven patients (19%) underwent early surgery and 47 were followed, of whom 10 underwent surgery due to radiological changes at a mean of 11.4 ± 9.5 months after diagnosis. Of the 21 patients who underwent surgery, 9 patients underwent resection and 12 underwent biopsy. The two most frequent pathologies were pilocytic astrocytoma and WHO grade II astrocytoma (n = 6 and n = 5, respectively). Three lesions were high-grade gliomas. CONCLUSIONS The results of this study indicate that pediatric incidental thalamic lesions include both low- and high-grade tumors. Close and long-term radiological follow-up is warranted in patients who do not undergo immediate surgery, as tumor progression may occur.
イスラエル・Tel Aviv大学のDr. Kozyrev, Dr. Rothらの研究グループからの報告 [4] 。
方法
5国、8箇所の子ども医療センターで偶発的に見つかった20際以下の視床腫瘍症例についてretrospectiveに観察しました。
除外項目は、mass effectのない症例、血管病変や炎症性病変と思われる症例、癌を引き起こす可能性のある遺伝子変異等をもっていた場合、などです。
MRIの撮影方法は、通常のT1WI、T2WI、T1造影、FLAIR、DWI等。
視床の核等に沿って、5部位に分けて解析しています。
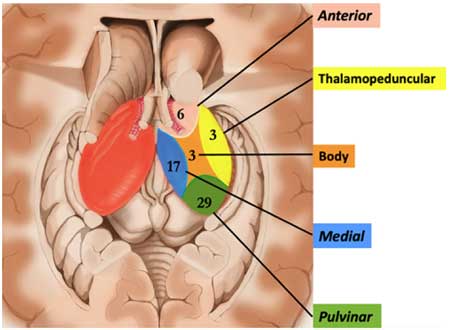
- pulvinar:視床後部にある視床枕
- medial:第3脳室に隣接した部位
- anterior:視床前部
- thalamopeduncular:視床外側、内包に隣接した部位
- body:視床の真ん中の部分
結果
解析対象となったのは、58人(女性23人、男性35人)。
平均年齢は10.8±SD4.0歳(範囲は1歳9ヶ月から20歳まで)でした。
好発部位
最も多かった部位は、pulvinar(n=29)で、次がmedial thalamus(n=17)でした。
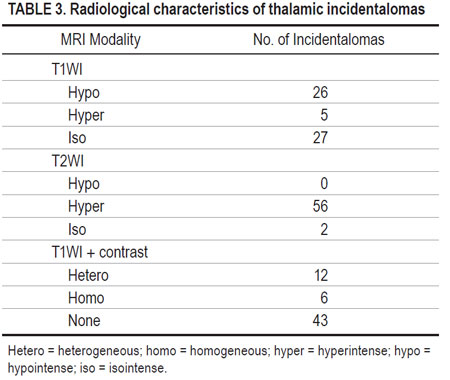
MRIの特徴
MRIの特徴としては、ほとんどの症例でT2WI高信号、T1WIでは等信号か低信号。2/3の症例で造影効果がなく、90%近くでDWI陰性、嚢胞性病変なし、でした。
手術症例の病理結果
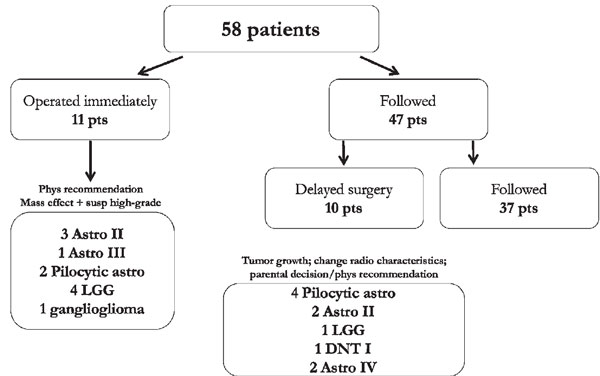
MRI発覚後すぐに手術を行った症例は11例、しばらく経過観察後に手術を行った症例は10例、計21例で外科的切除を行いました。
手術症例全例で腫瘍病変が確認され、
- 低悪性度神経膠腫(LGGs):18例(そのうち6例が髄膜嚢腫)
- 高悪性度神経膠腫(HGGs):3例
でした。
初期のフォローアップ後に手術した10個の腫瘍のうち、8個が低悪性度で、2個が高悪性度でした。
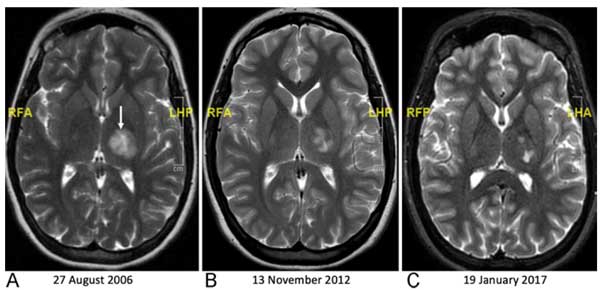
症例1-1:当初無症状で、後に腫瘍が大きくなり症状をきたした症例
- 左視床枕に偶発腫瘍が見つかりましたが、無症状だったので画像フォローアップしていました。
- 1.5年後のフォローアップ。大きくなり、腫瘍の中が不均一になってきました。
- 造影効果と閉塞性水頭症が出現。術後の病理組織ではWHOグレードIVでdiffuse midline gliomaの診断でした。
MRIフォローのみの場合
58例中、37例は手術せずにMRIフォローのみとなっています。
そのうち、病変が小さくなっていく症例もありました。
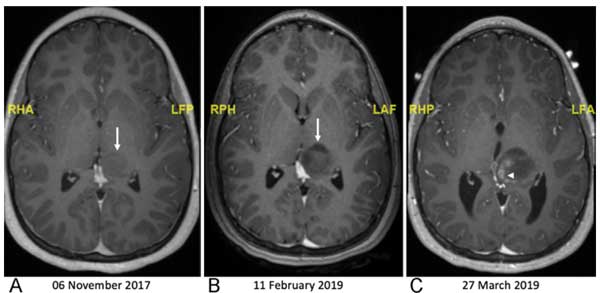
症例1-2:病変が小さくなった症例
- 左視床に偶発腫瘍。
- C. 手術等は受けず、MRIフォローアップのみ。11年の経過で少しずつ減少する様子が確認されました。
文献2:Optimisticな展開
BACKGROUND AND PURPOSE: Nonspecific, localized thalamic signal abnormalities of uncertain significance are occasionally found on pediatric brain MR imaging. The goal of this study is to describe the MR imaging appearance and natural history of these lesions in children and young adults. MATERIALS AND METHODS: This retrospective study evaluated clinically acquired brain MR imaging examinations obtained from February 1995 to March 2022 at a large, tertiary care pediatric hospital. Examinations with non–mass-like and nonenhancing thalamic lesions were identified based on term search of MR imaging reports. A total of 221 patients formed the initial group for imaging assessment. Additional exclusions during imaging review resulted in 171 patients. Imaging appearance and size changes were assessed at baseline and at follow-up examinations. RESULTS: A total of 171 patients (102 male) at a median age of 11 years (range: 1–23 years), 568 MR imaging examinations, and 180 thalamic lesions were included. Median time from baseline to the last follow-up MR imaging was 542 days (range: 46–5730 days). No lesion enhanced at any time point. On imaging follow-up, 11% of lesions (18/161) became smaller, 10% (16/161) resolved, 73% (118/161) remained stable, and 6% (9/161) increased in size at some point during evaluation. Median time interval from baseline to enlargement was 430 days (range: 136–1074 days). CONCLUSIONS: Most incidental, non–mass-like thalamic signal abnormalities were stable, decreased in size, or resolved on follow-up imaging and are likely of no clinical significance. Surveillance strategies with longer follow-up intervals may be adequate in the management of such findings. AP : anteroposterior EMR : electronic medical record GRE : gradient recalled-echo PD : proton density TR : transverse
アメリカ・シンシナティ医科大学の、Dr. Alves, Dr. Care, Dr. Leachらは、1995年から2022年までにMRIで偶発的に見つかった視床腫瘍について、retrospectiveに観察しました [5] 。
方法
1995年から2022年までにMRIで偶発的に見つかった視床腫瘍。
レポートで視床腫瘍という言葉が含まれている634例のうち、
- 神経線維腫症とわかるもの
- 脳腫瘍とわかるもの
- 多発性硬化症とわかるもの
- 脳炎とわかるもの
- 脳軟化症と一致する造影効果のあるもの
- mass effectがあるもの
- 視床以外にも病変があるもの
などが除外されました。
結果
最終的に171例(男性102例、女性69例)、568のMRI所見が解析対象となりました。
平均年齢は11歳(1歳から23歳まで)でした。
好発部位
- 左右差
- 右視床:50.5%(91/180例)
- 左視床:49.5%(89/180例)
- 視床内部位
- 視床後部:28%(15/180例)
- 視床外側:10%(17/180例)
- 視床内側:1%(3/180例)
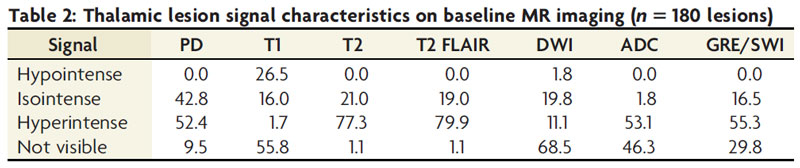
最初に撮影されたMRIの特徴
最初に撮影されたMRIの特徴としては、ほとんどの症例でT2WI/FLAIRで高信号、T1WIでは等信号か低信号か同定不可。DWIでは見えないか等信号でした。
フォローアップMRIの特徴
152例でフォローアップMRIを行いました。
フォローアップMRIの回数の中央値は2回(1ー12回)で、51%にあたる87の被験者が1年以上のフォローアップを受けました。
- 1-2年:21名
- 2-3年:21名
- 3-4年:19名
- 4-5年:13名
- 5年以上:13名
ベースラインの段階で推奨されたフォローアップMRI間隔は3ヶ月で、1ヶ月から12ヶ月までの範囲でした。
合計180の病変の家、161病変が経時的にフォローアップされましたが、
- 18病変(11%)が縮小
- 16病変(10%)が解決
- 118病変(73%)が安定
- 9病変(6%)が増大
という結果になりました。
症例2-1:病変が縮小/消失した症例達
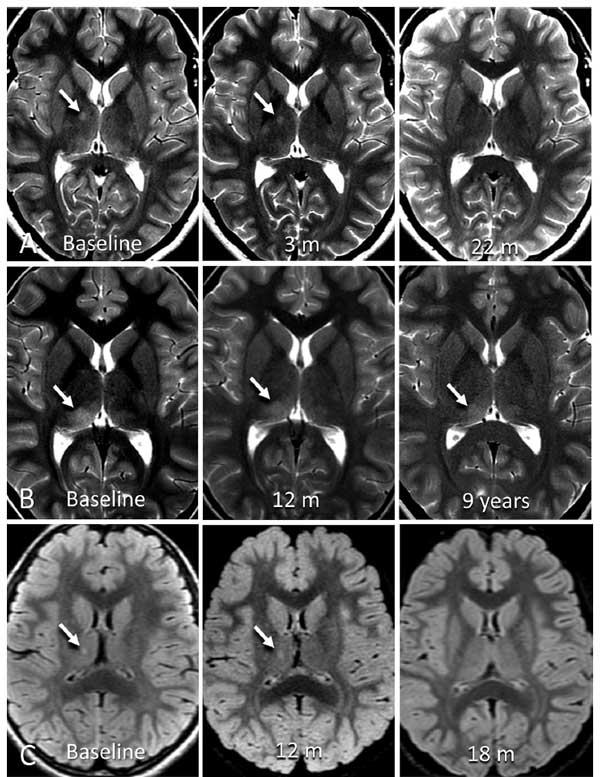
増大した9病変のうち、1例はそれ以上のフォローアップがなく、6病変はそのまま安定もしくは縮小し、1病変は消失しました。
症例2-2:病変が一旦増大した後に縮小した症例達
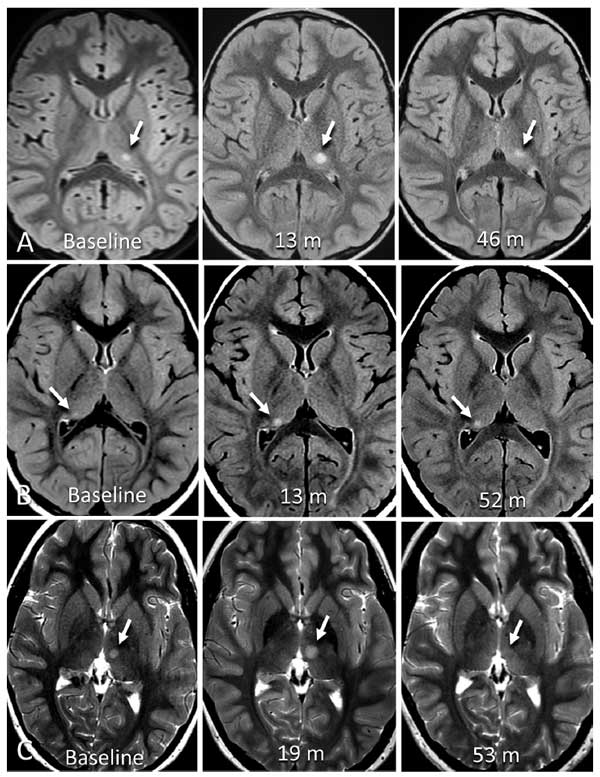
C.の症例(10x8mmの病変)は、視床神経膠腫と推定され、放射線治療を受けた後にサイズが縮小しました。
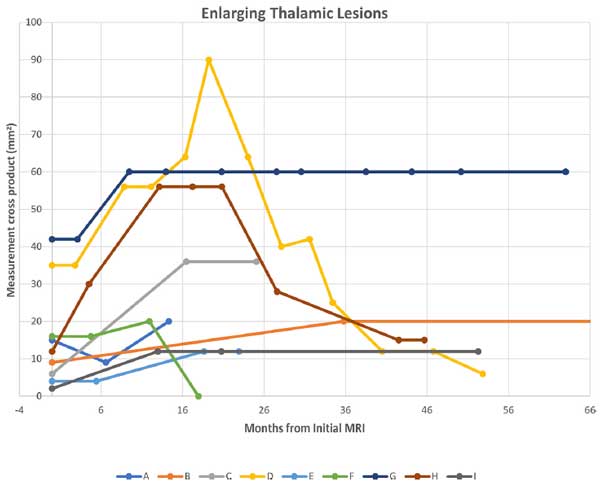
拡大した病変のうち、ベースラインから初めての拡大が特定されるまでの中央値間隔は430日でした(136ー1074日)。
1年以内に4病変が、2年以内に4病変が拡大しました。
いずれの病変も生検は行いませんでした。
全体的に、フォローアップしたほとんどの症例(94%)で、病変は安定か縮小か消失し、一度増悪した症例(6%)も、その後安定もしくは縮小していました。
後にmass effectが生じた症例などはありませんでした。
My View
2つの文献は、かなり結果が異なっていますが、それは症例選出方法の違いにあるように思いました。
2つの文献の症例選出方法の相違点として、文献1では、「mass effectのある症例を含め」ており、文献2では逆に「mass effectのある症例を除外」しています。
造影効果のあるなしではあまり相関がなかったようなので、
「ポイントはmass effectかな。」
という気がしました。
うちの子の場合は、現時点でmass effectはないので、文献2の方に入るといえるかもしれません。
この場合、一度増大してもその後安定・縮小することが多いようなので、次のMRIでもし病変が大きくなっていても、動じないようにしたいところです。
でも、mass effectが出てきたら、かなり動揺しそう……文献2的には、一応、後からmass effectが出てきた症例はなかったようではありますが……。
References
- Gur RE, Kaltman D, Melhem ER, Ruparel K, Prabhakaran K, Riley M, Yodh E, Hakonarson H, Satterthwaite T, Gur RC. Incidental findings in youths volunteering for brain MRI research. AJNR Am J Neuroradiol. 2013 Oct;34(10):2021-5. doi: 10.3174/ajnr.A3525. Epub 2013 Jun 27. PMID: 23811972; PMCID: PMC7965418.
- Jansen PR, Dremmen M, van den Berg A, Dekkers IA, Blanken LME, Muetzel RL, Bolhuis K, Mulder RM, Kocevska D, Jansen TA, de Wit MY, Neuteboom RF, Polderman TJC, Posthuma D, Jaddoe VWV, Verhulst FC, Tiemeier H, van der Lugt A, White TJH. Incidental Findings on Brain Imaging in the General Pediatric Population. N Engl J Med. 2017 Oct 19;377(16):1593-1595. doi: 10.1056/NEJMc1710724. PMID: 29045203.
- Li Y, Thompson WK, Reuter C, Nillo R, Jernigan T, Dale A, Sugrue LP; ABCD Consortium; Brown J, Dougherty RF, Rauschecker A, Rudie J, Barch DM, Calhoun V, Hagler D, Hatton S, Tanabe J, Marshall A, Sher KJ, Heeringa S, Hermosillo R, Banich MT, Squeglia L, Bjork J, Zucker R, Neale M, Herting M, Sheth C, Huber R, Reeves G, Hettema JM, Howlett KD, Cloak C, Baskin-Sommers A, Rapuano K, Gonzalez R, Karcher N, Laird A, Baker F, James R, Sowell E, Dick A, Hawes S, Sutherland M, Bagot K, Bodurka J, Breslin F, Morris A, Paulus M, Gray K, Hoffman E, Weiss S, Rajapakse N, Glantz M, Nagel B, Ewing SF, Goldstone A, Pfefferbaum A, Prouty D, Rosenberg M, Bookheimer S, Tapert S, Infante M, Jacobus J, Giedd J, Shilling P, Wade N, Uban K, Haist F, Heyser C, Palmer C, Kuperman J, Hewitt J, Cottler L, Isaiah A, Chang L, Edwards S, Ernst T, Heitzeg M, Puttler L, Sripada C, Iacono W, Luciana M, Clark D, Luna B, Schirda C, Foxe J, Freedman E, Mason M, McGlade E, Renshaw P, Yurgelun-Todd D, Albaugh M, Allgaier N, Chaarani B, Potter A, Ivanova M, Lisdahl K, Do E, Maes H, Bogdan R, Anokhin A, Dosenbach N, Glaser P, Heath A, Casey BJ, Gee D, Garavan HP, Dowling G, Brown S. Rates of Incidental Findings in Brain Magnetic Resonance Imaging in Children. JAMA Neurol. 2021 May 1;78(5):578-587. doi: 10.1001/jamaneurol.2021.0306. PMID: 33749724; PMCID: PMC7985817.
- Kozyrev DA, Soleman J, Tsering D, Keating RF, Hersh DS, Boop FA, Spennato P, Cinalli G, Tamburrini G, Thomale UW, Bollo RJ, Chatterjee S, Lalgudi Srinivasan H, Constantini S, Roth J. Pediatric thalamic incidentalomas: an international retrospective multicenter study. J Neurosurg Pediatr. 2021 Oct 29;29(2):141-149. doi: 10.3171/2021.6.PEDS20976. PMID: 34715651.
- Alves VPV, Care MM, Leach JL. Incidental Thalamic Lesions Identified on Brain MRI in Pediatric and Young Adult Patients: Imaging Features and Natural History. AJNR Am J Neuroradiol. 2024 Feb 7;45(2):211-217. doi: 10.3174/ajnr.A8090. PMID: 38238093.






偶発的腫瘍が数%も存在するのであれば、ほとんどは縮小・消失の機転をたどるのだとおもいます。
そうですね。大人のMRIで、無症候性のこんな病変ってみたことないですし(視床梗塞の患者さんはたまにこんな所見ですが、大抵症状出ますし)、大人になる前に消えてしまう事がほとんどなんでしょうね。
これまで気にした事はなかったですが、「MRI撮らなければ気が付かれない小児の所見」って、意外とたくさんあるんじゃないかな、と思いました。
息子のもその中のひとつであってほしいです。